統計情報2025

はじめに
本年度は4つのクリニックの新規開設および分院化、さらに1つの居宅介護支援事業所を新たに開設いたしました。
これは単なる拠点数の拡大ではなく、私たちをより地域に近づけフットワークの軽い医療・介護を実現するための大きな挑戦でした。
患者様を「待たせない」という原点に立ち返り、各院の院長が地域の「顔」として、住民の皆様から見えるクリニックづくりを追求した一年でもあります。
そのために、各院長へ意思決定権を積極的に委譲し、同時にその責任も明確化いたしました。
それぞれの院が持つ専門性と地域性を活かした、特色あるクリニック運営を促進することで、法人全体としての多様性と強靭性が広がってきております。
具体例を挙げると、神経内科医はパーキンソン病をはじめとした神経難病患者様の薬剤調整を継続的に行い、腎臓内科医は在宅腹膜透析の管理を担い、泌尿器科医は腎ろう・膀胱ろうの管理を地域で完結させています。 また、皮膚科医や形成外科医が重度褥瘡に対するデブリドマンを含む小手術を実施し、精神科医は精神科訪問看護指示のもとで在宅精神医療を適切にコントロールしております。 整形外科医は在宅レントゲン撮影を実施し骨折の診断を在宅の場で可能にし、関節注射などの治療介入も実現しています。小児科医は、小児から成人への移行期医療支援という社会的課題に正面から取り組んでいます。さらに、血液内科医や腫瘍内科医は血液疾患や悪性腫瘍患者様に対する輸血療法を在宅環境で提供し、歯科医(提携法人)が嚥下内視鏡検査を実施することで機能評価を行い、言語聴覚士との多職種連携により、嚥下機能の維持・回復、生命予後の延長や健康寿命の延伸に向けた取り組みが実現しています。
また、仮に単一クリニック内に専門診療科が存在しない場合でも、法人内コンサルト、そして医師同士のオンライン連携(D to D with P)を駆使することで、対応領域の厚みを増し患者様にとってワンストップで完結する医療体験が提供できる体制が整いつつあります。
このような取り組みの積み重ねにより、点と点であった医療資源が線となって繋がり、さらに線同士が強固な面となりつつあることを、年ごとに強く実感しております。
内部体制の強化という観点では、組織運営をより明確で機能的なものとするため、CXO体制を導入いたしました。
私は最高経営責任者(CEO)として、法人の長期的な価値創造に向けた大方針の策定、組織文化の維持・発展、そして必要な資源の最適配分と最終責任を担っています。
その下で、最高執行責任者(COO)が方針を現場へ落とし込み、業務効率化および成果最大化に向けて法人全体の実行計画を推進します。
加えて、医療の質の最終責任を負う最高医療責任者(CMO)、そして介護・看護領域(訪問看護等)全体を束ねる最高ナーシング・ケア責任者(CNO)を配置し、医療と介護の両輪が連携しながら前進する組織構造を実現しました。
役割を明確にした司令塔機能の整備は、拠点拡大を急速に進める当法人にとって極めて重要な進化であり、成長を確実なものとする強力な推進基盤となっております。
以上の取り組みを通じて、地域に根差した医療・介護の提供体制をより強固なものとし、「選ばれる」だけでなく「頼られる」医療法人としての価値向上を図ってまいりました。
これからも、地域住民の皆様の生活と命に真正面から寄り添う医療の実現を追及し、未来に向けた挑戦を継続してまいります。
また、内部体制に関する制度として、2025年10月施行開始に向けて、「人事制度改革」を行いました。
この改革には、「キャリアプラン制度」、「給与制度」、「評価制度」が含まれております。トップダウンのみで意思決定を行うのではなく、現場で活躍する法人内スタッフを中心としたプロジェクトチームで検討を重ね、自分たちで制度を作り上げるプロセスを採用したことで、納得感の高い人事制度が実現いたしました。
「第1の矢」、キャリアプラン制度については、職員一人ひとりが自身のキャリアを主体的に描けるよう提示いたしました。
多様な働き方や段階的な役割拡大が可能となることで、医療・介護サービスの質を向上させながら、職員が長期的にイキイキと活躍し続けられる体制が整いつつあります。
最も重要なポイントは「転職システム」の導入です。一つの職種でキャリアを積み上げた後でも、法人内で他職種へと挑戦できる仕組みを整えました。
職種を跨いでも不利益が生じないよう制度を構築し、新たな挑戦を歓迎する風土づくりに繋げました。また、その過程で全職種を共通軸で捉えられる基本給テーブルの再構築を行い、資格や役割に応じた手当の整合性確保を図りながら、「第2の矢」である給与制度を整備し直し、結果として、実質的な大幅なベースアップも達成いたしました。
「第3の矢」評価制度についても大きく刷新いたしました。誰が、いつ、どのような観点で評価を行うのかを明確化し、各人にミッションを設定してもらい、年に複数回実施するヒアリングに基づいて評価を行うことで、公平性と透明性の高い評価を可能にいたしました。
評価は法人評価と360度評価を職位ごとに按分を決め、法人理念に沿った行動や組織貢献度が適正に反映される仕組みとしております。
さらに、その評価結果は昇給に直結し、継続的な成長を促す仕組みとして運用しております。
この一年の取り組みは、急成長を支えてきた「事業の成長」に「人の成長」を加えた、法人にとって重要な転換期となりました。
人に投資し、人の力で医療と介護の未来を切り拓く組織へ。私たちはそのための確かな土台を築き始めており、来期もより一層この基盤を磨き上げ、職員が誇りと安心を持って働ける環境づくりを進めてまいります。
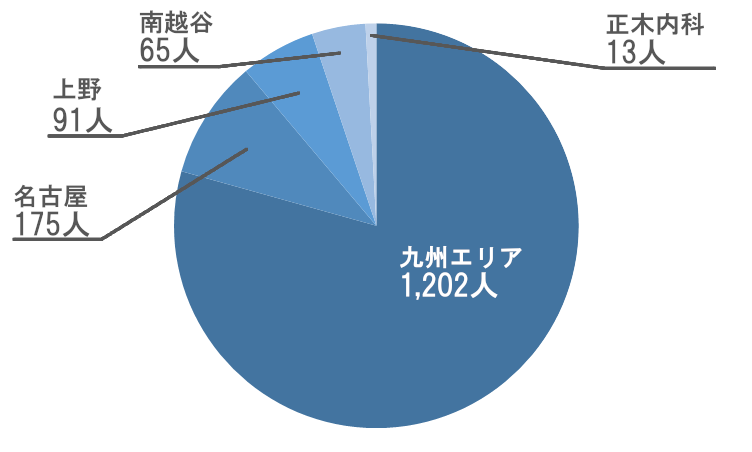
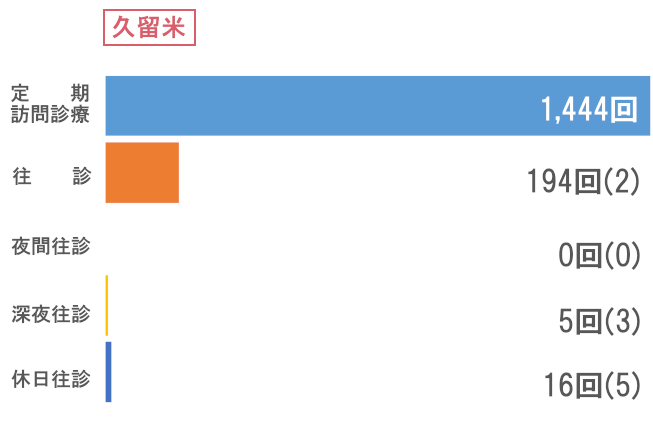
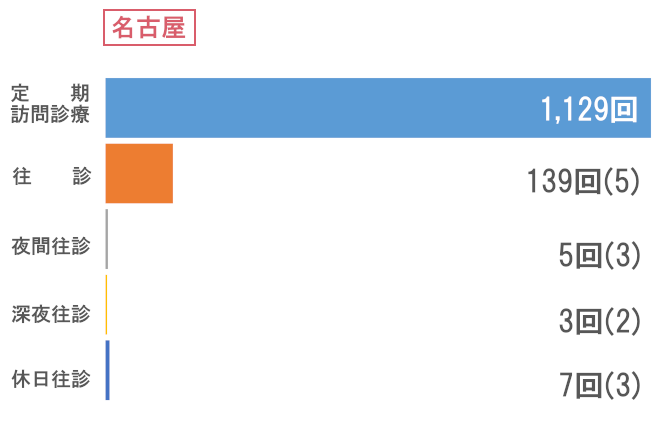
※今年度の統計では2025年4月からの九州エリア分院化に伴う患者様の異動がありましたため、一部集計を各院ではなく九州エリアとしております
職員・人事情報
![]()
- 総スタッフ数
- 222名

![]()
- 医師
- 58名
【常 勤】19名
【非常勤】39名
![]()
- 看護師
- 57名
【常 勤】46名
【非常勤】6名
【訪問看護】5名
- ソーシャルワーカー
- 11名
- ケアマネージャー
- 16名
【主任CM】12名
【C M】4名
- 臨床検査技師
- 3名
- 放射線技師
- 7名
【非常勤】
- 理学療法士
- 10名
【常 勤】9名
【常勤時短】1名
- 作業療法士
- 4名
- 言語聴覚士
- 5名
- 管理栄養士
- 3名
- 事務
- 31名
【常 勤】27名
【非常勤】4名
- ドライバー
- 5名
- 院内SE
- 1名
- 法人本部
- 11名
離職率
- 常勤
- 16.0%

- 非常勤
- 6.2%

前職までに在宅医療に関わった経験があるスタッフの割合(集計期間中の入職者を対象)
- 訪問診療の経験者
- 0%
- 訪問看護の経験者
- 5.7%
有給消化率
- 43.7%

平均残業時間
- 医師
- 0.37時間/月

- 看護師
- 9.4時間/月

- 事務
- 11.48時間/月

- ソーシャルワーカー
- 9.13時間/月
- 臨床検査技師
- 4.02時間/月
- ドライバー
- 3.32時間/月
- リハビリテーションスタッフ
- 1.70時間/月
- 介護支援専門員
- 3.18時間/月
- 法人本部
- 9.73時間/月
振り返り
組織は“広げながら、同時に締める”という難易度の高い経営課題に正面から臨みました。
人的基盤は総スタッフ数222名(前年度193名)まで増強しました。4つの新規クリニック開設および1つの居宅介護支援事業所の開設が大きな要因となります。
特筆すべき第一点目は、常勤医師数を大きく伸ばしたことでした。
リファラル採用を大いに活用し、この一年で9名がこの枠で入職いたしました。
また先述した新人事制度を定着させ進化させることで、さらなる飛躍に繋げたいと考えております。
二点目としてコーポレート機能を大幅に強化したことが挙げられます。
各業務やプロジェクトの進捗は、現場スタッフからの報告をもとに把握されますが、その状況を適切に認識するのは、まず各部門のマネジメント担当者の役割です。
しかし、そのマネジメントの判断や認識の仕方が妥当かどうか部門の外から客観的に確認する視点も欠かせません。
そのため、コーポレートサイドの視点を持つスタッフがモニタリングを行う体制を整えました(PMO:プロジェクトマネジメントオフィス体制)。
それにより、組織全体で横断的かつ多角的な視点を持てるようになり、最終的にはサービスの質の向上に大きく寄与すると考えています。
離職率は常勤で16.0%、非常勤で6.2%という数値を記録しました。
両者ともに低下したことは、決して偶発的なものではなく、組織運営の根幹を「シン・組織改革」として見直した成果であると考えています。
とりわけ報告・連絡・相談の系統を明確にし、一人一人が抱える課題や不安を放置しないという、ごく当たり前でありながら最も困難な取り組みを、法人全体で徹底してきました。
スタッフが「迷った時に戻る道」を示すことで、責任の所在と考えの関係が整理され、心理的安全性を担保できるようになったことが、定着率の向上に繋がったと評価しています。
また、これから本格的に効果が現れると考えているのが、先ほど述べた人事制度改革である「シン・人事制度」の導入です。各スタッフの役割や段階に応じてカスタマイズした期初の目標設定、期中に行うフィードバック面談、そして期末の評価という一連のプロセスを明確な仕組みとして運用することで、個々の成長過程を途切れさせずに支援できる体制を整えます。
成長の軌跡を双方が確認する営みを組織文化として確実に定着させて参ります。
有給消化率は43.7%と前年より低下していました。労務管理システムの再導入を行いまして、次年は改善に努めます。
平均残業時間は医師0.37時間/月、看護師9.4時間/月、事務11.48時間/月というデータが出ています。
また、今年からはその他の職種の残業時間についてのデータも算出しています。医師および看護師の残業時間は昨年よりも大幅に低減させることができました。
これは、各院の院長やリーダー看護師の明確な職責として定め、ハンズオンで関わらせたことによる成果と考えています。
一方で残念ながら、事務部門の残業時間が昨年よりも大幅に上昇していました。
これは、当該部門の業務をクリニック横断的に携わる体制のため、医師や看護師部門のように上長がスタッフの状況を一挙手一投足グリップできなくなったからではないかと推察しています。
しかし、そもそも業務を横断的にした理由は部門の生産性を向上させるために採った方策であるのに、全く逆説的な結果になったことは残念でなりません。
放置すると職員の離職率の増加にも繋がりかねないので、ここは一人一人にスポットを当てて寄り添いながら解決に努めたいと考えています。
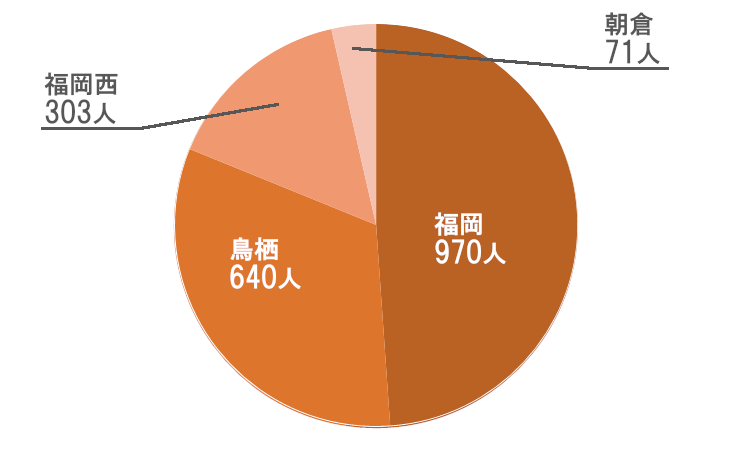
疾患別分布
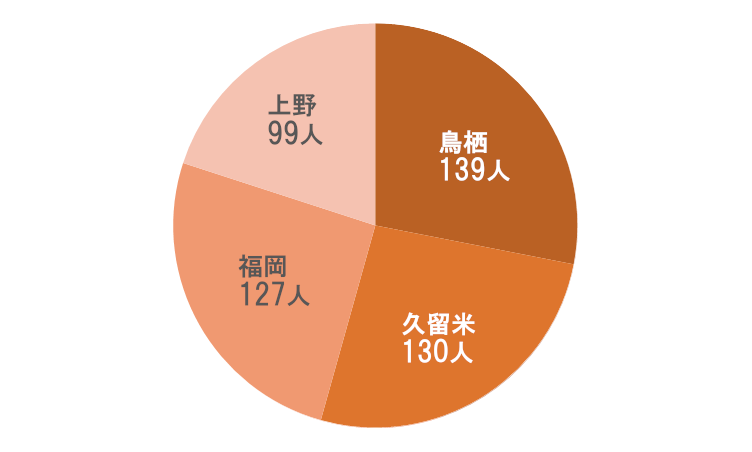
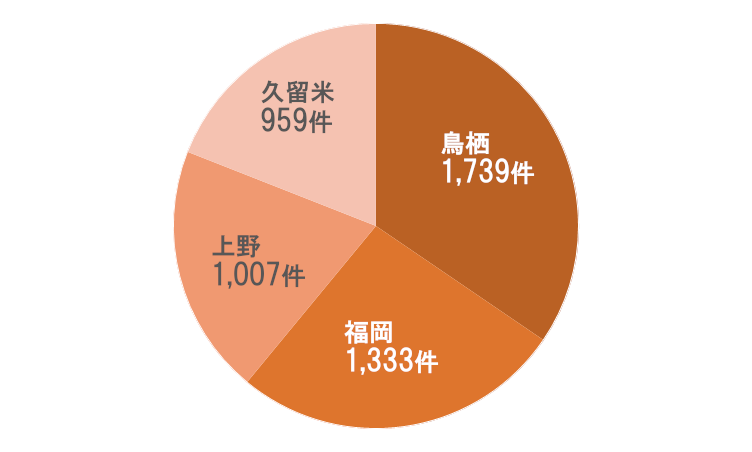
要介護分布
年間患者様累計と登録患者様数
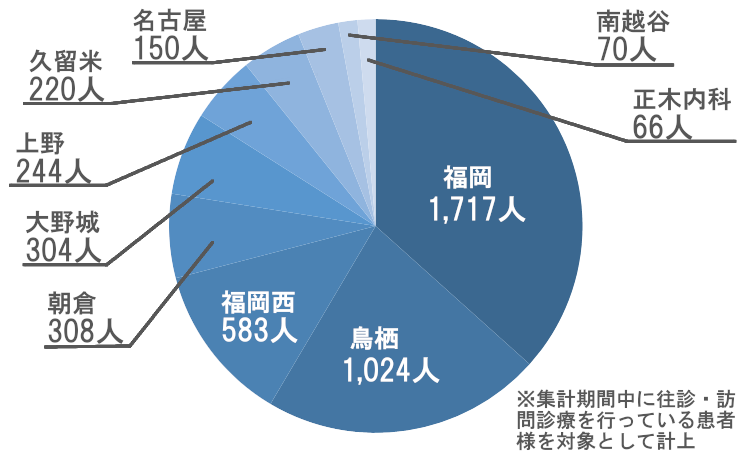
- 年間患者様累計
※統計期間中に診療実績がある患者様 - 4,686名

- 登録患者様数(2025/8/31現在)
※2025/8/31現在で診療を行っている患者様 - 3,066名

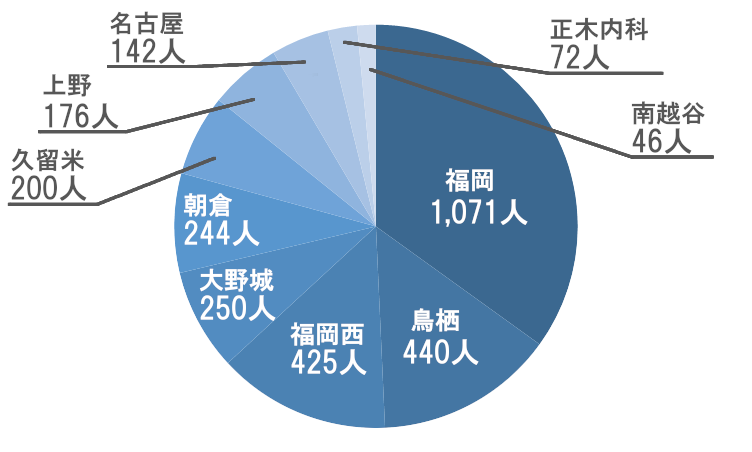
新規患者様数とフォローアップ終了率
- 新規患者様数
- 1,533名

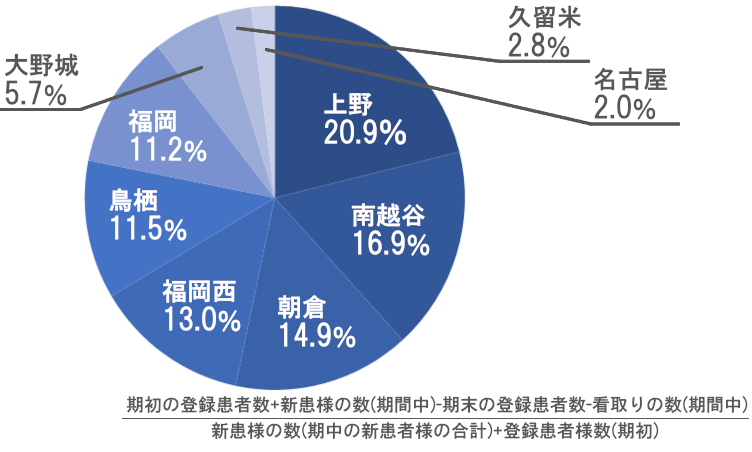
- フォローアップ終了率
- 17.31%

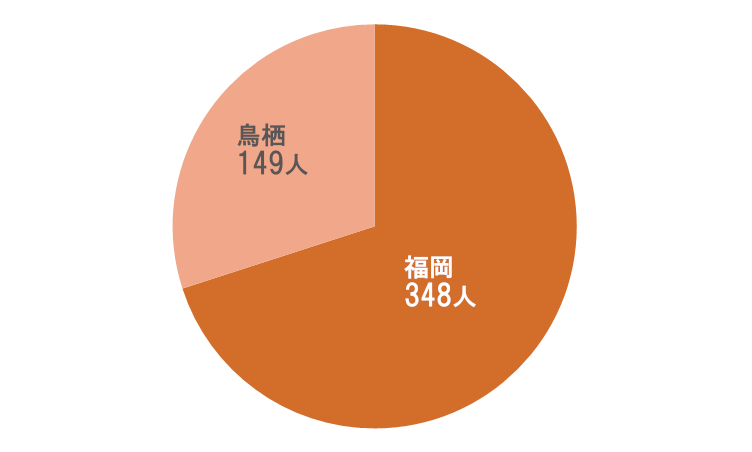
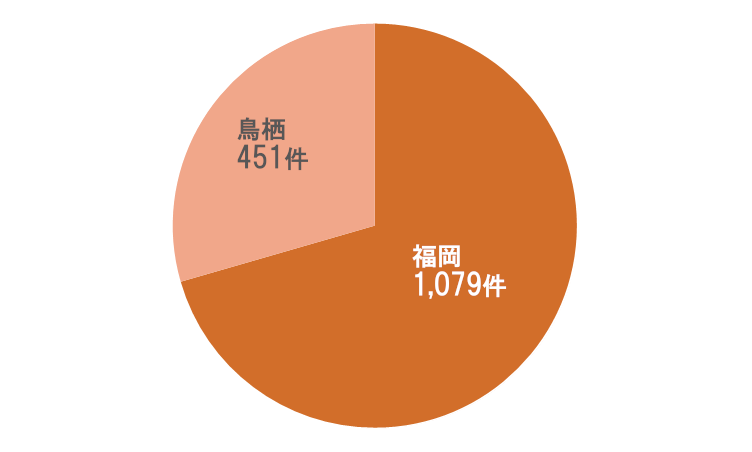
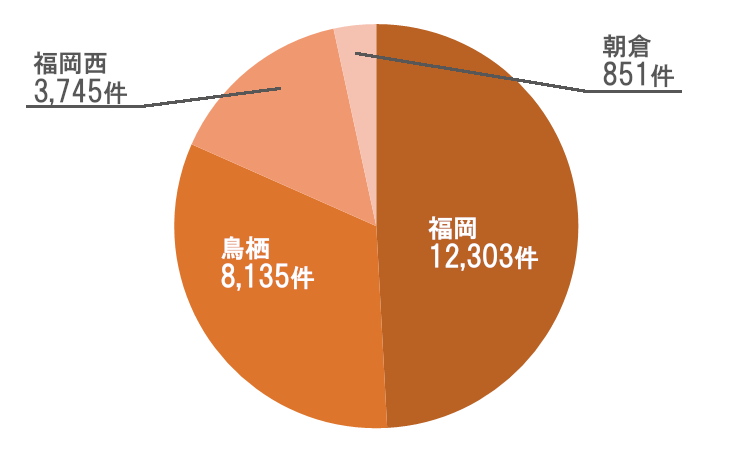
紹介元分布
入院回数と入院率
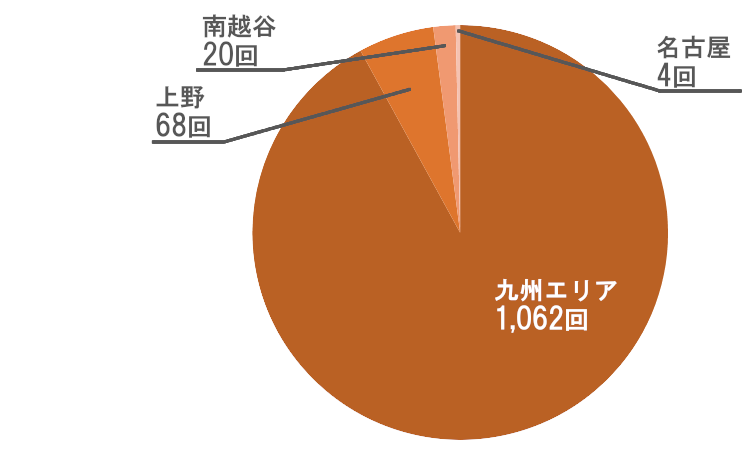
- 入院総数
- 1,154回

- 法人全体での入院率
- 27%

入院日数(中央値と平均値)
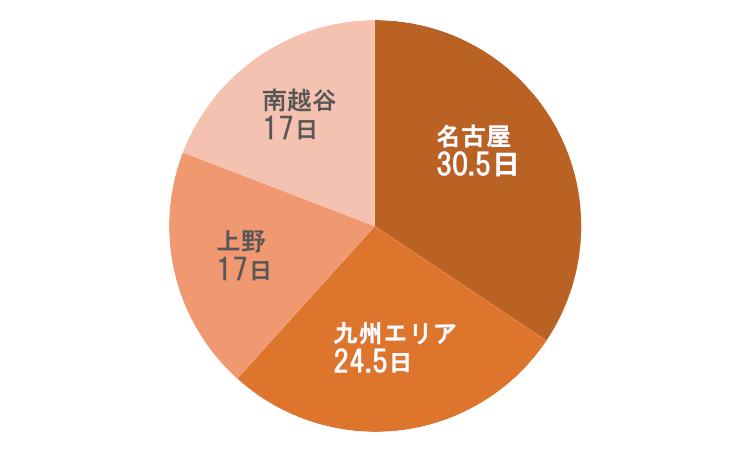
- 法人全体(中央値)
- 22.4日

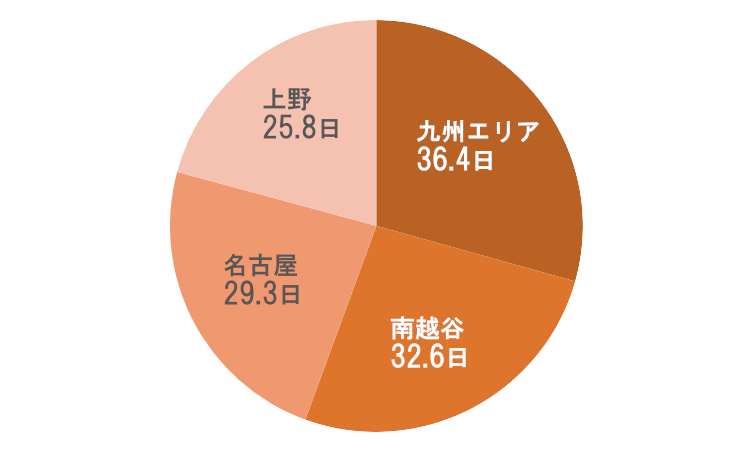
- 法人全体(平均値)
- 32.6日

訪問状況
- 訪問回数
- 66,974回

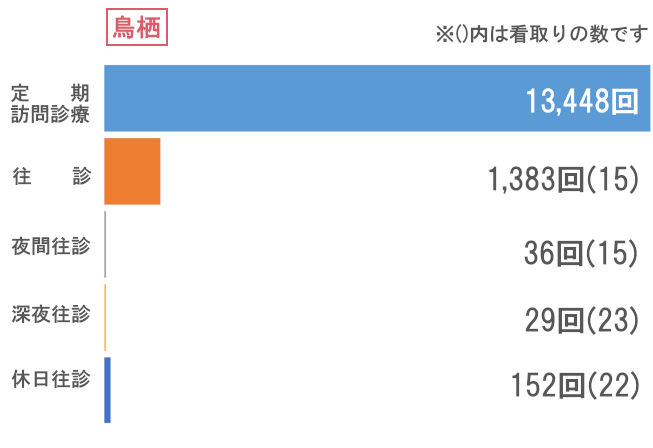
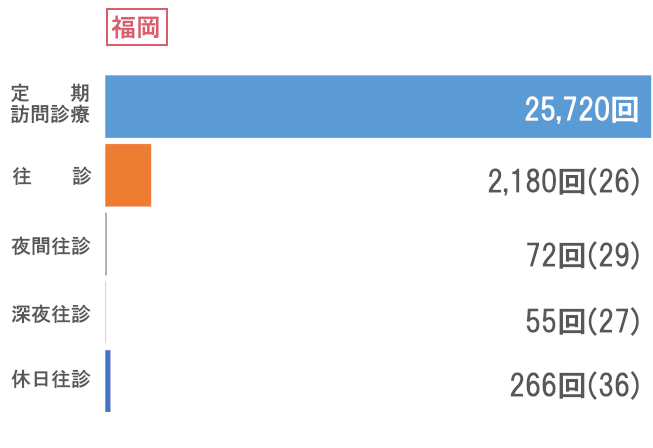
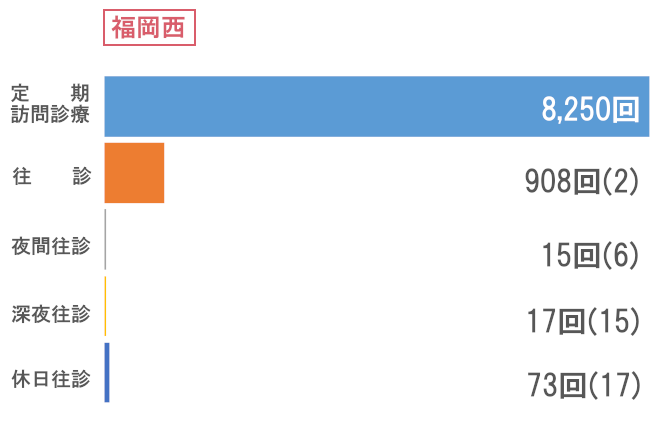
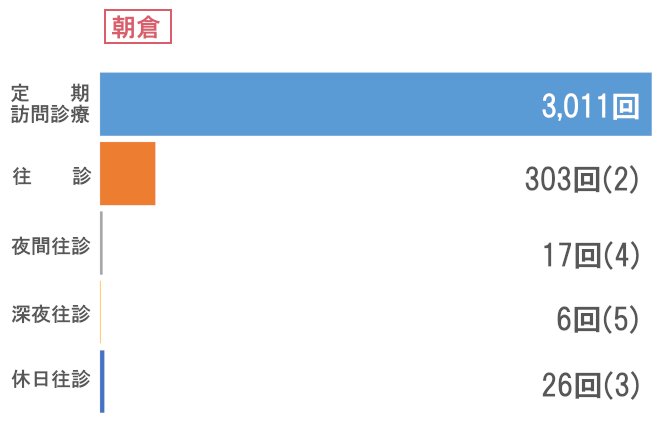
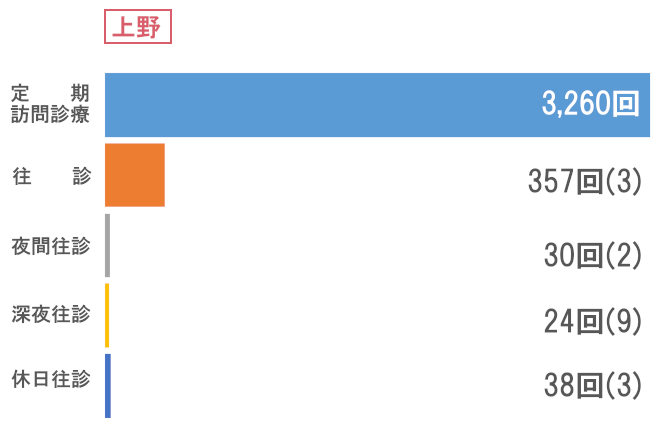
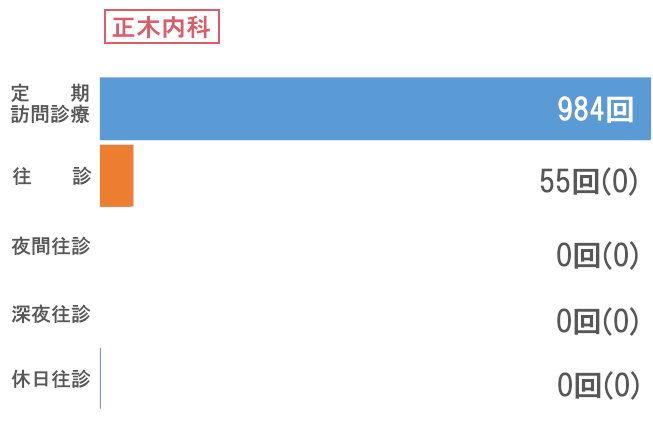
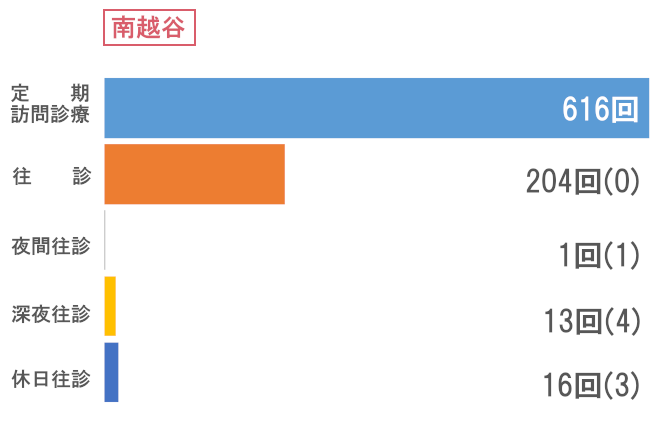
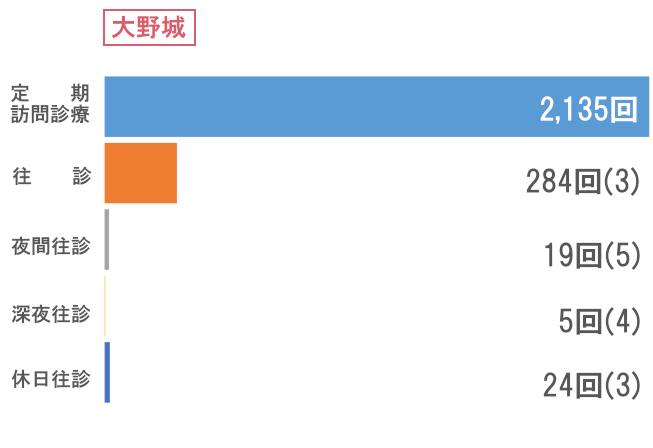


訪問看護
- ご利用者様延べ人数
- 497人

- 延べ件数
- 1,530件

同条件で計上した昨年分の数値「746件」との比率となります
訪問リハビリ
- ご利用者様延べ人数
- 1,984人

- 延べ件数
- 25,034件

居宅介護支援事業所
- ご利用者様延べ人数
- 495人

- 延べ件数
- 5,038件

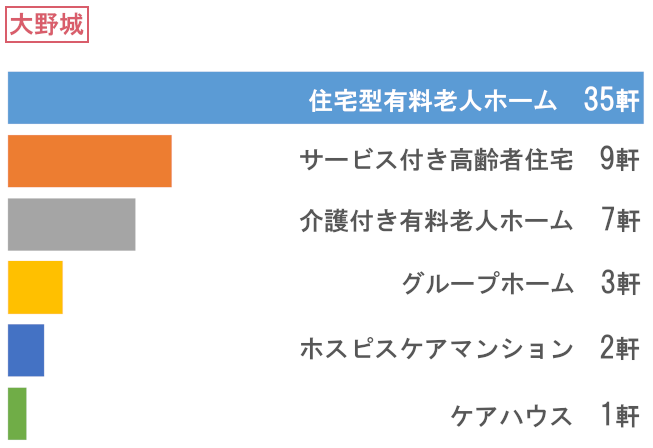
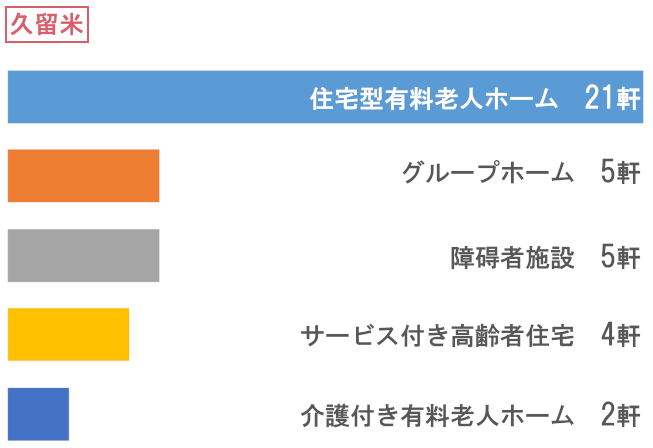
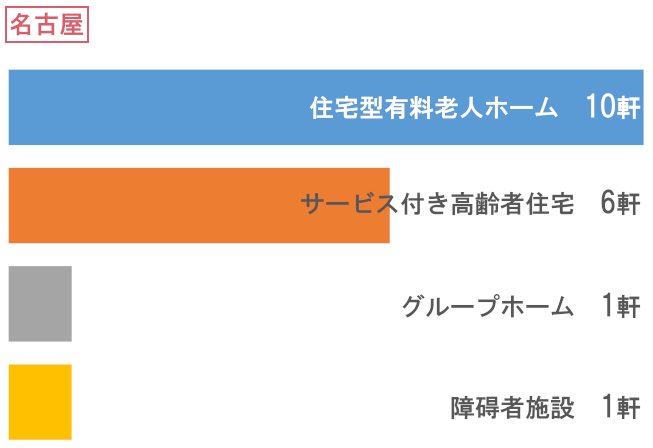
訪問先高齢者福祉施設数
- 総施設数
- 383軒

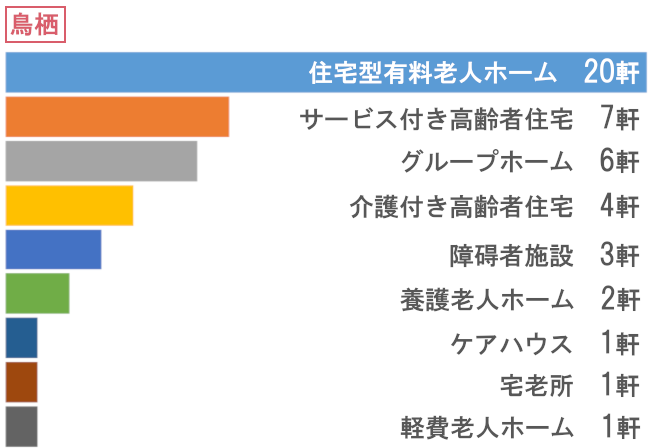

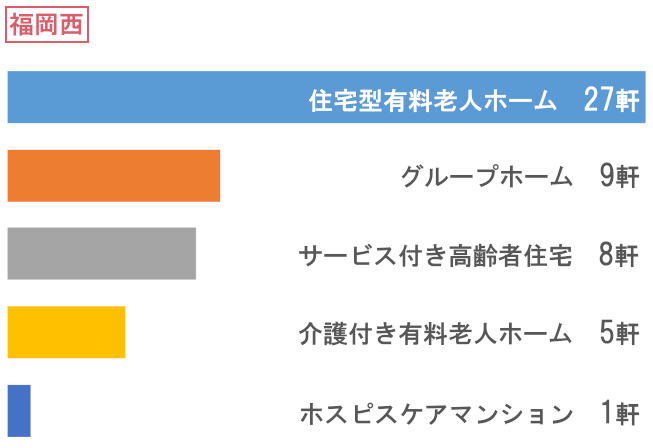

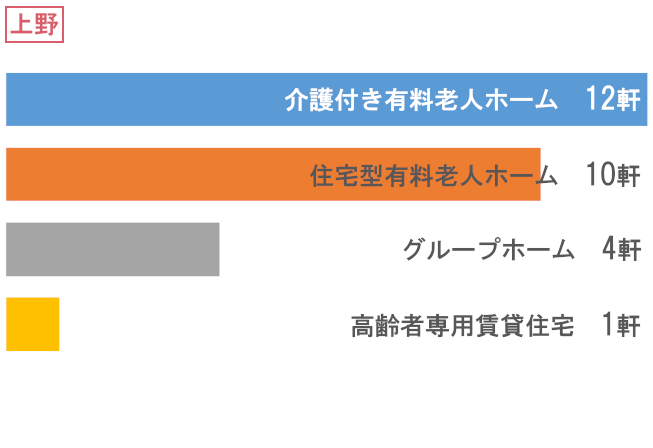
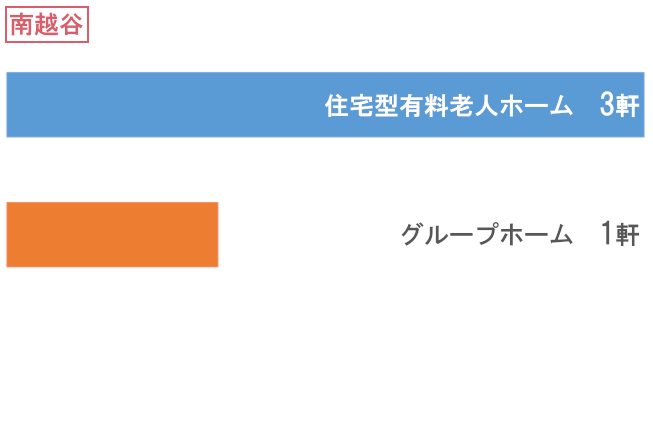
振り返り
年間患者様累計4,686名、登録患者様数3,066名(8/31時点)、新規患者様数1,533名と、いずれも堅調に推移しております。
社会的需要の受け皿としての“量的キャパシティ”の拡張が着実に機能した一年でした。
要介護3以上の割合は前年と同じ54.5%でした。ただし、前年と異なる点は、要介護3が減って要介護4が増えたことです。
フォローアップ終了率がここ数年上昇していましたが、今回は17.31%で低下しました。この数値と入院総数1,154回/入院率27%、入院日数(中央値22.4日・平均32.6日)というデータは、重症化・急性増悪に対する早期介入と予防設計、ならびに在宅継続率が強化されたという証左であると考えられます。
毎月クリニックごとに数値を算出し、低下していればその秘訣を、上昇していれば注意点を他のクリニックと共有し、「なるべく在宅医療で」という当法人の至上命題に立ち向かい続けました。
昨年は紹介元として回復期病棟が最も多くを占めていましたが、今年は慢性期病棟からのご紹介がそれを上回り、構造的な変化が見られました。今後は、こうした既存ルートに加えて、急性期病院から回復期・慢性期を経由せず、急性期から直接在宅へと円滑に移行できる受け入れ体制を強化することが重要と考えます。すなわち、地域包括ケアの本来の姿である「早期在宅復帰」を実現するために、急性期から在宅へのストレートな導線を確立していくことが、次の成長目標となります。当法人の体制が、総合診療をベースとして、その上に各科専門科医を配置した形が、我々独自で1.5次医療(造語です)が提供可能となることで、実現可能となると考えております。そうすると医療費を大幅に低減させることが可能となり、患者様ご本人にとっても住み慣れた家で暮らせる時間が増え、仮に高齢者施設に入居されている場合においても、昨今、種々の経費高騰で経営難に陥っている施設も多い中、空室日数を減らすことができれば、高齢者施設運営に携わる方々にとって一筋の光になるものと信じてやみません。この取り組みが、先述の入院日数の低減につながることでしょう。
次にサービス供給では、訪問診療部門で訪問回数66,974回と前年比を上回る結果でした。
また介護部門ですが、訪問看護・訪問リハビリ・居宅介護支援のすべての領域において、利用者数・延べ件数とも大きく伸びを示し、地域に求められるサービスへと着実に成長していることを実感しております。
まず訪問看護では、ご利用者延べ人数が497人で前年比+73%と大幅に増加し、延べ件数は1,530件で前年比+105%と、倍増に近い伸長を記録いたしました。
しかし、絶対数から見ると決して十分な地域貢献をしたと言える段階ではありません。
地域における医療的ケアの必要性が高まる中、在宅医療との連携強化により、迅速な対応と専門性のより高い看護提供を行わなければなりません。
訪問リハビリにおいても、ご利用者延べ人数1,984人で前年比+41%、延べ件数12,303件で前年比+46%という堅調な成長を示しました。
これは、リハビリテーションが生活の質(QOL)改善に直結するという認識が広まり、早期介入と継続支援の重要性が地域で受け入れられた証と捉えています。
次なる課題として、回復率をバロメーターに据えて、「治す」在宅医療を実現したいと考えております。
さらに居宅介護支援事業所では、ご利用者延べ人数495人で前年比+53%、延べ件数5,038件で前年比+46%と、大幅な増加を果たしました。
ケアマネジャーと医療職が日常的に連携する体制を強化し、医療と介護の橋渡し機能がより発揮されるようになったことが、この成果につながっております。
特筆すべきは全ての数値が前年を大きく上回り、拠点拡大だけでは説明のつかない「サービス価値そのものの向上」が裏付けられているという点です。
従来は分断されがちであった医療・看護・介護・リハビリが、法人内で切れ目なく繋がり、地域に提供できるようになりつつあります。
これはこれまで積み上げてきた点が線となり、線が面となり、面的支援体制へと成長している過程そのものです。
今後も訪問系サービスの多職種連携を一層強め、地域の皆様が住み慣れた場所で安心して暮らせる環境を支えるという使命を、職員一丸となり果たしてまいります。
最後にこの一年、当法人では渉外部門の「あり方」「位置付け」「数値管理を含む予実管理」について、抜本的な見直しと改革を進めてまいりました。
各クリニックの事業戦略策定に際しては、ポテンシャル分析・ターゲット設定・訴求ポイント・具体的戦術を整理し、今期のKGI・KPIを明確化したうえで渉外施策を位置付け、クリニック運営と一体化した形で推進してきました。
また渉外体制の再編として、エリア担当配置の見直しを行い、渉外部門全体でもKGI・KPIを設定し、定量的な成果管理を導入しました。
今後は全国エリアに再編を拡充していきます。
営業活動については、訪問目的別に整理することで、優先順位と成果指標を明確にし、効率的かつ戦略的な活動へと転換を図りました。
管理体制についても、月次では好調要因・課題・注意点に焦点を絞った管理を行い、週次ではKPIに対する進捗評価と対策検討を行うことで、スピード感を持った改善を実現しています。
さらに、渉外活動中に得た苦情や要望については、院長を中心とした現場へのフィードバックを徹底し、課題を迅速に吸い上げ改善につなげる体制を構築しました。
数値管理においては、主要指標(新患数、新規依頼先、患者総数、純増数)を定期的に各院へ共有し、定量データに基づく課題抽出と対策検討を行っています。
また、院長同行での渉外活動を継続的に実施することで、現場の生の声とクリニック方針のすり合わせを行い、渉外戦略の精度向上に寄与してきました。
これら一連の改革により、渉外活動の見える化、目的化、即応化が進み、各クリニックの経営目標達成に直結する体制が構築されつつあります。
今後は、他エリアへの体制拡充や数値管理手法の標準化を進め、法人内で全方位的な渉外機能のさらなる高度化を図ってまいります。
アンケート調査結果(施設様対象 2025年7月実施)
| 非常にそうだ | そうだ | そうでない | 全くそうでない | |
| 入館・入室する際に挨拶は出来ていますか? | 81 | 66 | 1 | 0 |
| 54.7% | 44.6% | 0.7% | 0% | |
| 診療時、医師に相談はしやすいですか? | 67 | 75 | 6 | 0 |
| 45.3% | 50.7% | 4.1% | 0% | |
| 診療時、看護師に相談はしやすいですか? | 65 | 76 | 7 | 0 |
| 43.9% | 51.4% | 4.7% | 0% | |
| 診療時、医師の説明は分かりやすいですか? | 57 | 86 | 5 | 0 |
| 38.5% | 58.1% | 3.4% | 0% | |
| (昼間)医師からの指示で困る事はありますか? | 3 | 25 | 78 | 42 |
| 2% | 16.9% | 52.7% | 28.4% | |
| (夜間)医師からの指示で困る事はありますか? | 3 | 25 | 80 | 40 |
| 2% | 16.9% | 54.1% | 27% | |
| スケジュール通りにお伺い出来ていますか? | 35 | 72 | 38 | 3 |
| 23.6% | 48.6% | 25.7% | 2% | |
| 患者様・ご家族・事業所様への心から寄り添った対応が出来ていますか? | 39 | 94 | 15 | 0 |
| 26.4% | 63.5% | 10.1% | 0% | |
| (昼間)往診での電話時、看護師からの報告・連絡・相談はタイムリーですか? | 31 | 99 | 18 | 0 |
| 20.9% | 66.9% | 12.2% | 0% | |
| (夜間)往診での電話時、看護師からの報告・連絡・相談はタイムリーですか? | 27 | 98 | 21 | 2 |
| 18.2% | 66.2% | 14.2% | 1.4% | |
| 往診時、医師に相談しやすいですか? | 54 | 89 | 5 | 0 |
| 36.5% | 60.1% | 3.4% | 0% | |
| 往診時、看護師に相談しやすいですか? | 52 | 90 | 6 | 0 |
| 35.1% | 60.8% | 4.1% | 0% | |
| 往診後の当院からのフォローは十分に行えていますか? | 42 | 92 | 14 | 0 |
| 28.4% | 62.2% | 9.5% | 0% | |
| 訪問に遅れる場合の連絡はありますか? | 52 | 75 | 18 | 3 |
| 35.1% | 50.7% | 12.2% | 2% | |
| 新規依頼してから、初診までの情報共有は行いやすいですか? | 38 | 92 | 16 | 2 |
| 25.7% | 62.2% | 10.8% | 1.4% | |
| 新規依頼してから、初診までのスピードはどうですか? | 26 | 104 | 16 | 2 |
| 17.6% | 70.3% | 10.8% | 1.4% | |
| 書類のやりとりはスムーズに行えていますか? | 29 | 103 | 14 | 2 |
| 19.6% | 69.6% | 9.5% | 1.4% | |
| 報告書類の内容はわかりやすいですか? | 38 | 98 | 11 | 1 |
| 25.7% | 66.2% | 7.4% | 0.7% |
振り返り
本年度のアンケートでは、いくつかの質問項目において10%を超えるネガティブ回答が確認されました。これらの結果を真摯に受け止め、課題の本質を整理し、具体的な改善策を3つのグループに分けて明確化いたしました。
グループ①医師の接遇・コミュニケーションに関する課題(「(昼間・夜間ともに)医師からの指示で困ることはありますか?」「患者様・ご家族・事業所様への心から寄り添った対応ができていますか?」)
→ご指摘の多くは、治療方針や医学的判断そのものに関するものではなく、医師の説明や接遇における“言葉の選び方・相手への接し方”といったコミュニケーション面に関するものでした。
当然のことですが、医療水準と同様に、態度や表現も「医療サービスの質」の一部と位置づけ、当法人における医師の評価制度に組み込み、改善を徹底します。
また、課題に優先順位を設け、必要に応じて、医師も参加する各機関様向けの専任対策チームを派遣し、顔の見える連携と即応性を高めます。
グループ②訪問診療体制・連携オペレーションに関する課題(「スケジュール通りにお伺いできていますか?」「(昼間・夜間ともに)往診での電話時、看護師からの報告・連絡・相談はタイムリーですか?」「訪問に遅れる場合の連絡はありますか?」)
→訪問時間の遅延や連絡の遅れに関するご指摘は、現場運営の課題を示唆するものと考えております。改善のための大きな柱として、先述しました分院化が大きな役割を担うものと考えています。
これにより、小回りがきく訪問網が構築され、移動距離の短縮と訪問効率の向上が実現します。
グループ③新規受け入れ時のスピード・情報共有体制に関する課題(「患者様を新規依頼してから、初診までの情報共有は行いやすいですか?」「新規依頼してから、初診までのスピードはどうですか?」)
→この点については、課題を事案別に対応策を講じました。まず、翌月の訪問スケジュールを従来よりも早期に関係機関へ共有し、問い合わせ件数を大幅に減少させています。
また、ご入居患者様の指示書発行や保険制度申請関連のやりとりについては、従来より時間を要していたため、今年度より「医療秘書職」の活用の本格化に取り組み、書類作成・提出業務を一元管理しました。
また、初診までの日数短縮を目指し、厳格な数値管理の下、結果としてご紹介から初診までの日数を平均5日短縮することができました。
現在は各院のKPIに組み込み、改善の定着を継続的にモニタリングしています。
これらの取り組みが連鎖的に作用することで、救急搬送回避率のさらなる改善や、地域包括ケア体制の高度化といった「正のスパイラル」を描く礎となることを確信しています。
























